ผมได้ยินข่าวมาว่ากำลังจะมีการปฏิรูปองค์กรปกครองส่วนท้องถิ่น (อปท.) โดยการยุบ/เปลี่ยนองค์การบริหารส่วนตำบล (อบต.) ทั้งหมดเป็นเทศบาล การเปลี่ยนแปลงครั้งนี้นับเป็นการเปลี่ยนแปลงครั้งใหญ่ เพื่อไปสู่ประเทศไทย 4.0 แต่ไหนๆ ก็จะเปลี่ยนแปลงโครงสร้างแล้ว ก็ควรคำนึงถึงบทบาทที่จะเปลี่ยนไปด้วย บทบาทที่จะกล่าวถึงในบทความนี้คือ บทบาทด้านสุขภาพ โดยนำตัวอย่างของต่างประเทศมาเป็นตัวอย่าง ประเทศที่เลือกมาเป็นประเทศที่พัฒนาแล้ว มีหลักประกันสุขภาพถ้วนหน้า เป็นประเทศขนาดเล็ก (ประชากรไม่เกิน 10 ล้านคน) 2 ประเทศ ประเทศใหญ่ 2 ประเทศ กระจายอยู่ทั่วภูมิภาค และขอเรียก อปท.ของต่างประเทศว่า “รัฐบาลท้องถิ่น” ข้อมูลต่างๆ แสดงดังตาราง
ประเด็นพึงพิจารณาเกี่ยวกับ อปท.ไทย
1.จำนวนเมื่อเทียบกับประชากร
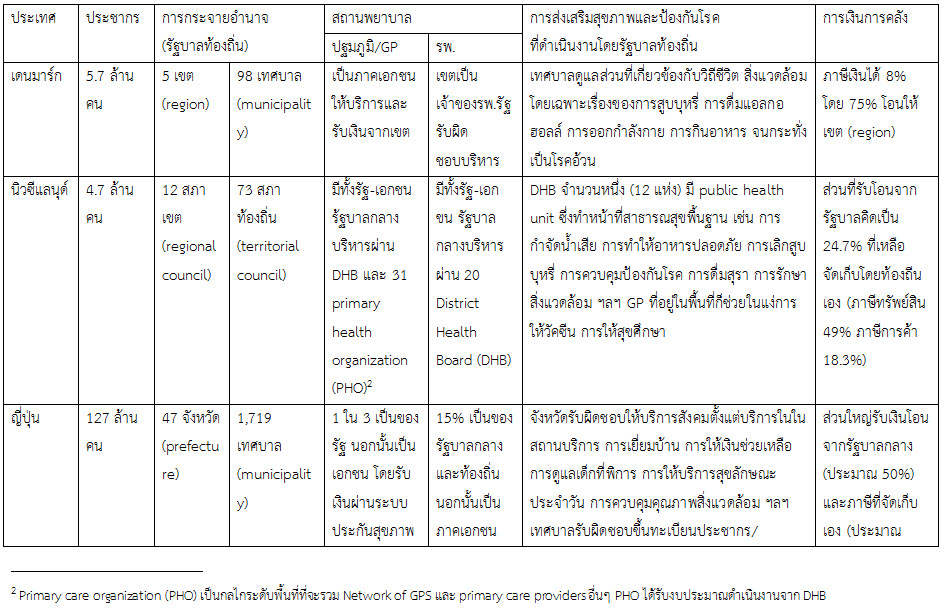
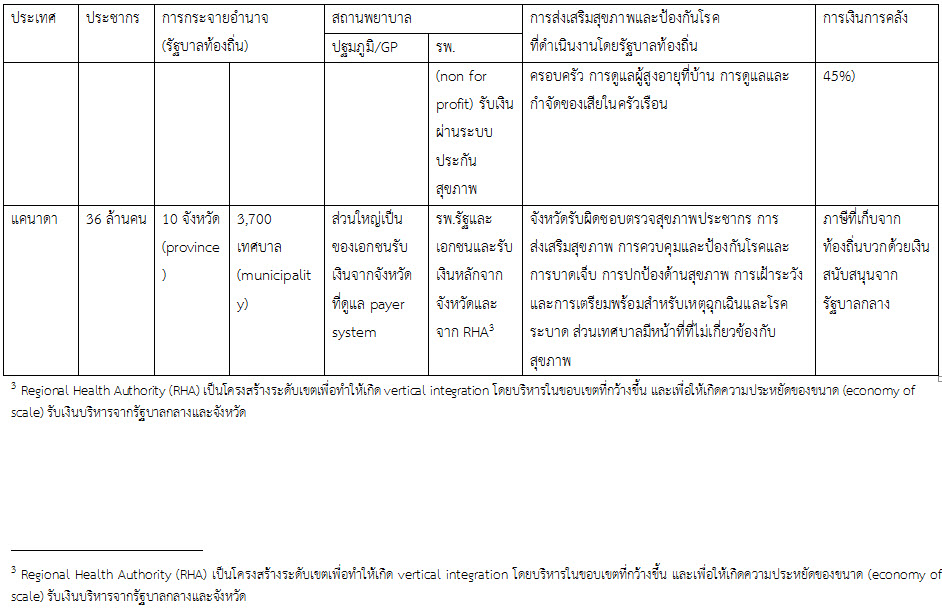
ในประเทศที่มีขนาดใหญ่ คือ ญี่ปุ่น (127 ล้านคน) และแคนาดา (36 ล้านคน) ต่างก็มีรัฐบาลท้องถิ่น 1,766 และ 3,710 แห่ง เทียบกับประเทศไทยที่มีประชากร 66 ล้านคน กลับมี อปท. สูงถึง 7,853 แห่ง ซึ่งทำให้ อปท.ดูแลประชากรน้อยเกินไป (บางแห่งมีไม่ถึงพันคน) จะทุ่มเทงบประมาณและบุคลากรไปพัฒนา อปท. ให้เจริญ ก็ลำบากเพราะไม่เกิดความประหยัดต่อขนาด (economy of scale) ดังนั้นการยุบ อบต.บางแห่งที่มีจำนวนประชากรน้อยก็เป็นสิ่งที่ถูกต้อง ในข้อเสนอของคณะกรรมการปฎิรูปฯ เห็นว่าจะยุบ อบต.ที่มีประชากรน้อยกว่า 7,000 คน มีรายได้ต่ำกว่า 20 ล้านบาท ทำให้เหลือ อปท.เพียง 4,000 แห่ง (ซึ่งก็พอๆ กับประเทศญี่ปุ่นแต่เขามีประชากรมากกว่าเป็น 2 เท่า) นี่เป็นข้อเสนอที่เหมาะสม
2.ส่วนภูมิภาคยังจำเป็นหรือไม่
ประเทศที่ยกมาเป็นตัวอย่าง นอกจากประเทศแคนาดาจะบริหารในรูปแบบสหพันธรัฐ (นอกจากรัฐบาลกลาง มีรัฐบาลท้องถิ่นพร้อมสภาฯ) แล้ว นอกนั้นจะเป็นรัฐเดี่ยว แต่จะมีการกระจายอำนาจให้รัฐบาลท้องถิ่นมาก แต่ไม่มีประเทศใดมีกลไกส่วนภูมิภาคเหมือนประเทศไทยซึ่งเป็นรัฐเดี่ยวประเทศหนึ่งเลย ประเทศไทยมีเขต จังหวัด อำเภอ ตำบล เป็นกลไกส่วนกลาง (การบริหารส่วนภูมิภาค) ทำงานคู่ขนานกับ อปท. (อบจ. เทศบาล อบต.) เหตุผลที่ต้องมีส่วนภูมิภาคอาจจะเป็น 1) รัฐบาลกลางยังไม่ไว้วางใจใน อปท. จึงต้องมีกลไกกำกับดูแล 2) รัฐบาลทำหน้าที่เตรียมความพร้อมในภารกิจต่างๆ ของ อปท. ถ้าเป็นข้อ 1) และ 2) เมื่อ อปท.มีความพร้อมมากขึ้นแล้วมีแนวคิดที่จะยกเลิกการบริหารส่วนภูมิภาคหรือไม่ หรือจะคงอยู่เพื่อทำหน้าที่อะไร จะยกเลิกจังหวัดแล้วเปลี่ยนเป็นเขตหรือไม่ เพราะปัจจุบันก็มีการใช้โครงสร้างระดับเขตในหลายหน่วยงาน เช่น สำนักงานหลักประกันสุขภาพแห่งชาติ (สปสช.) สำนักงานคณะกรรมการสุขภาพแห่งชาติ (สช.) กระทรวงสาธารณสุข (กสธ.) ฯลฯ
3.สถานพยาบาลรัฐอยู่ที่ไหน
ประเทศที่ยกมาเป็นตัวอย่าง มีรูปแบบการบริหารจัดการสถานพยาบาลรัฐหลากหลายแตกต่างกัน ตั้งแต่โอนให้ท้องถิ่นเลย (เดนมาร์ก) หรือให้ท้องถิ่นที่มีขนาดใหญ่คือ จังหวัด บริหาร (แคนาดา) หรือคงอยู่กับรัฐบาลกลางแต่บริหารผ่านกลไกพิเศษ (นิวซีแลนด์) บางประเทศผู้ให้บริการเป็นเอกชน และบริหารผ่านการเป็นคู่สัญญาระบบประกันสุขภาพ (ญี่ปุ่น) สำหรับประเทศไทยเราเคยถกเถียงในประเด็นนี้มานาน แล้วมีข้อสรุปเบื้องต้นให้โอน รพ.ส่งเสริมสุขภาพระดับตำบล (รพ.สต.) ไปให้ อบต. แต่ก็สามารถโอนไปได้จำนวนน้อยมาก (51 แห่งจากทั้งหมด 9,780 แห่ง) ส่วน รพ.รัฐ มีแนวโน้มจะให้เป็น รพ.อิสระในกำกับของรัฐ แต่ก็ทำสำเร็จเพียงแค่แห่งเดียว ส่วนอนาคตจะเป็นอย่างไร
1) อยู่กับ กสธ.เหมือนเดิม แต่จัดรูปแบบบริหารเป็นกลุ่มองค์การมหาชน (เป็นกลุ่ม รพ.) เหมือนญี่ปุ่น
2) ไปอยู่ที่เขต (หากมีการจัดตั้งเป็น อปท.) แล้วบริหารโดยคณะกรรมการคล้าย DHB ของนิวซีแลนด์
3) ไปอยู่ที่จังหวัด หากมีการจัดตั้งเป็น อปท. และเป็น singer payer เหมือนแคนาดา
การเสนอข้อที่ 1-3 แทนที่จะเสนอให้แต่ละสถานพยาบาลเป็นองค์การมหาชนตามข้อเสนอเดิม เพราะเกรงปัญหาเรื่องการประสานงานระหว่างสถานพยาบาล หากแยกกันเป็นองค์กรอิสระทั้งหมด และที่ไม่เสนอให้ รพ.ทั้งหมดอยู่กับ กสธ. เหมือนเดิม เพราะเป็นรูปแบบรวมศูนย์ที่อ่อนประสิทธิภาพ
4.งานส่งเสริมสุขภาพและป้องกันอยู่ที่ไหน
ประเทศเดนมาร์กและญี่ปุ่น เทศบาลมีบทบาทสำคัญในการส่งเสริมสุขภาพและป้องกันโรค แต่เป็นการส่งเสริมสุขภาพและป้องกันโรคที่เน้นวิถีชิวิตและสิ่งแวดล้อม เช่น การดื่มสุราและสูบบุหรี่ การออกกำลังกาย การกินอาหาร ฯลฯ สำหรับญี่ปุ่นเพิ่มเรื่องการขึ้นทะเบียนประชากรและครอบครัว การดูแลผู้สูงอายุที่บ้าน การดูแลและกำจัดของเสียในครัวเรือน ขณะที่ประเทศนิวซีแลนด์ แคนาดา และญี่ปุ่นใช้โครงสร้างในระดับสูงขึ้น โดยประเทศนิวซีแลนด์ใช้ District Health Board[1] ขณะที่แคนาดาและญี่ปุ่นใช้ “จังหวัด” ในการจัดการน้ำสะอาดและกำจัดน้ำเสีย การทำให้อาหารปลอดภัย การควบคุมป้องกันโรค การรักษาสิ่งแวดล้อม การให้บริการสังคมตั้งแต่บริการในในสถานบริการ การเยี่ยมบ้านและการให้เงินช่วยเหลือ การดูแลเด็กที่พิการ การให้บริการสุขลักษณะประจำวัน การส่งเสริมสุขภาพ การควบคุมและป้องกันโรคและการบาดเจ็บ การปกป้องด้านสุขภาพ การเฝ้าระวังและการเตรียมพร้อมสำหรับเหตุฉุกเฉินและโรคระบาด (กิจกรรมแต่ละประเทศอาจแตกต่างกัน)
การส่งเสริมสุขภาพและป้องกันโรค โดยเน้นการเปลี่ยนวิถีชีวิต การรักษาสิ่งแวดล้อม และการดูแลปัจจัย่สังคมกำหนดสุขภาพ (social determinants of health) เป็นเรื่องใหม่ที่สำคัญยิ่งสำหรับสังคมไทย ส่วนหนึ่งผลักดันโดยสำนักงานกองทุนสนับสนุนการสร้างสุขภาพ (สสส.) ขณะที่สถานบริการปฐมภูมิมักจะเน้น “บริการส่งเสริม-ป้องกัน” เช่น บริการวัคซีน ฝากครรภ์ การดูแลพัฒนาเด็ก การฟื้นฟูสภาพผู้สูงอายุและผู้พิการ ฯลฯ ซึ่งก็มีความสำคัญแต่เป็นการเน้นที่ระดับบุคคลไม่ใช่ประชากรทั้งกลุ่ม
อปท.ไทย(จะเป็น อบต.หรือเทศบาล) ควรจะทำอะไรสำหรับงานส่งเสริมสุขภาพและป้องกันโรค
1) การส่งเสริมสุขภาพและป้องกันโรค โดยเน้นการเปลี่ยนวิถีชีวิต การรักษาสิ่งแวดล้อม การดูแลปัจจัย่สังคมกำหนดสุขภาพ
2) สำหรับ อปท. ที่มีหน่วยบริการปฐมภูมิประจำหรือเป็นเครือข่ายฯ ให้ “บริการส่งเสริม-ป้องกัน” แก่ประชากรกลุ่มเป้าหมาย และทำตามข้อ 1 (ส่วน อปท. ทุกแห่งควรจะมีสถานพยาบาลหรือไม่ คงต้องแลกเปลี่ยนกัน)
5.เงินรายได้มาจากไหนและใช้อย่างไร
รัฐบาลท้องถิ่นต่างประเทศ และ อปท. ของไทย ต่างมีแหล่งที่มารายได้ไม่แตกต่างกัน (อาจแตกต่างในมูลค่า) คือ เงินอุดหนุนจากรัฐบาลกลางเพื่อเสริมความเท่าเทียมระหว่างท้องถิ่น เงินภาษีที่เก็บได้ในท้องถิ่นและอื่นๆ ประเทศไทยมีการโอนเงินส่วนใหญ่เป็น “เงินอุดหนุนทั่วไป” (ใช้อะไรก็ได้) แต่ก็มีอีกส่วนเหนึ่งซึ่งมีเป้าหมายที่เป็นนโยบายชาติชัดเจน เช่น เบี้ยยังชีพผู้สูงอายุและคนพิการ (600-1,000 บาทต่อเดือน) ค่าตอบแทน อสม. (600 บาทต่อเดือน) แทรกมาเป็น “เงินอุดหนุนเฉพาะกิจ” ให้กับ อปท. ซึ่งหมายความว่า อปท.ไม่สามารถใช้เงินนี้ไปในกิจการอื่นได้ และเงื่อนไขการใช้เงินต่างๆ ก็มีระเบียบกระทรวงมหาดไทยมาบังคับ ทำให้การใช้เงินเป็นไปด้วยความยากลำบากยิ่ง เรียกว่า อปท. แทบไม่มีความมีอิสระ (autonomy) เลย
ประเด็นหนึ่งที่มีการถกเถียงกันว่า อปท.จะทำหรือสมควรทำหรือไม่ คือ การที่ สปสช. ชักชวน อปท. จัดตั้งกองทุนหลักประกันสุขภาพท้องถิ่นหรือพื้นที่ โดยการแชร์เงินกันทั้งสองฝ่าย แล้ว อปท.ก็ต้องทำงานตามที่กำหนดไว้ หากล่าช้าก็ถูกติดตาม เหมือนเป็นลูกจ้าง สปสช. แทนที่จะเป็น อปท. ซึ่งเป็นผู้แทนประชาชนในท้องถิ่น แต่เหตุผลที่อธิบายประกอบ คือ
1) เป็นการดำเนินงานโดยสมัครใจ และเงินกองทุนที่ได้ก็สามารถใช้ได้ตามวัตถุประสงค์ซึ่งกำหนดไว้กว้างๆ ซึ่งครอบคลุมบทบาทหน้าที่ของ อปท. ทั้งหมด
2) เป็นการชักชวนให้ อปท. หันมาสนใจงานด้านสุขภาพมากขึ้น จากเดิมที่อาจใช้งบประมาณไปในกิจการอื่นๆ
3) สนับสนุนการสร้างระบบการอภิบาลแบบเครือข่าย (governance by network) โดยการพิจารณาอนุมัติงบแต่ละโครงการทำโดยกรรมการที่มาจากฝ่ายต่างๆ
ในอนาคต หวังว่า อปท.จะมีงบประมาณของตนเองเพียงพอที่จะดำเนินงานส่งเสริมสุขภาพและป้องกันโรค และเห็นว่างานนี้สำคัญ ไม่ควรละเลย เพราะประชาชนจะเดือดร้อน ซึ่งจะกระทบต่อคะแนนนิยมของผู้บริหาร อปท.
ผู้เขียน : นพ.พงษ์พิสุทธิ์ จงอุดมสุข
[1] District health board (DHB) เป็นกรรมการที่แต่งตั้งโดยกระทรวงสาธารณสุข ครอบคลุมทุกพื้นที่ (อาจไม่สอดคล้องกับพื้นที่ของรัฐบาลท้องถิ่น) ทำหน้าที่วางแผนและจัดบริการสุขภาพแก่ประชากรให้ครอบคลุม โดยการทำสัญญาและจ่ายเงินให้กับหน่วยบริการปฐมภูมิ และ รพ,
- 31 views








