เอกชนทำงานเคียงรัฐ จัดการ Big Data เตรียมความพร้อมบุคลากร 3 หลักการรับมือโควิด-19 ของโรงพยาบาลไต้หวัน
...สัมภาษณ์พิเศษผู้บริหารโรงพยาบาลอี้ต้า เมืองเกาสง ประเทศไต้หวัน
เป็นเวลาเกือบ 4 เดือน ที่ประเทศต่างๆ ทั่วโลกต่างเผชิญกับการระบาดของเชื้อโคโรนาสายพันธุ์ใหม่ หรือ โควิด-19 ทำให้วิถีชีวิตปกติของผู้คนนับล้านต้องหยุดชะงัก และเปิดเผย “ช่องโหว่” ของระบบสาธารณสุขที่ไม่พร้อมต่อการรับมือโรคระบาดขนานใหญ่
แต่ในท่ามกลางความกังวลและหวาดกลัวต่อโรคระบาดที่เกิดขึ้นโดยไม่คาดคิด ไต้หวันก้าวขึ้นมาอยู่ในแสงไฟ ในฐานะ “โมเดล” ของความเตรียมพร้อมและประสิทธิภาพในการรับมือโรคระบาด
โดยสามารถจำกัดยอดผู้ติดเชื้อสะสมที่ 395 ราย เสียชีวิตเพียง 6 ราย (ยอดในวันที่ 15 เม.ย.) ทั้งยังมีรายงานผู้ติดเชื้อเป็น 0 ตั้งแต่วันที่ 6 เม.ย. เป็นต้นมา ทั้งๆ ที่ไต้หวันมีชาวจีนเดินทางมากกว่า 10 ล้านคนต่อปี และมีประชากรในประเทศมากกว่า 23 ล้านคน
ทั้งยังสามารถหลีกเลี่ยงนโยบาย “ล็อกดาวน์” ที่สร้างผลกระทบต่อวิถีชีวิตและเศรษฐกิจได้อีกด้วย
แน่นอนว่ารัฐบาลไต้หวันภายใต้การนำของประธานาธิบดี ไช่ อิง-เหวิน (Tsai Ing-wen) ได้รับ “เครดิต” ไปเต็มๆ จากการใช้มาตรการระงับการเดินทางจากกลุ่มประเทศเสี่ยงอย่างทันท่วงที มีการตรวจหาเชื้อและกักตัวผู้มีความเสี่ยงอย่างเข้มงวด รวมทั้งออกมาตรการห้ามส่งออกหน้ากาก และมีบทลงโทษสำหรับผู้กักตุนสินค้า
แต่ภายใต้ความสำเร็จของรัฐบาลไต้หวันในการควบคุมโรคระบาด มีตัวแปรสำคัญ คือ โรงพยาบาลและบุคลากรทางการแพทย์ที่ปฏิบัติหน้าที่อย่างเข้มข้น โดยเตรียมความพร้อมรับมือโรคระบาดมานานหลายปี ทั้งในด้านอุปกรณ์การแพทย์ โครงสร้างพื้นฐานด้านสาธารณสุข และองค์ความรู้ด้านระบาดวิทยา
และเป็นกลไกสำคัญที่ส่งเสริมให้มาตรการรับมือโรคโควิด-19 ของรัฐบาลไต้หวันเดินหน้าอย่างประสบความสำเร็จ
Hfocus ชวนคุยในประเด็นการทำงานของบุคลากรทางการแพทย์ กับผู้บริหารและบุคลากรทางการแพทย์ประจำโรงพยาบาลอี้ต้า (E-da Hospital) ซึ่งเป็น “หน้าด่าน” รับมือการระบาดของเชื้อโควิด-19 ในเมืองเกาสง (Kaohsiung) ทางตอนใต้ของไต้หวัน

โรงพยาบาลเอกชน ร่วมทำงานเคียงข้างรัฐบาล
“ไต้หวันอยู่ติดกับจีนแผ่นดินใหญ่ ดังนั้น เราเห็นสถานการณ์เมื่อโรคโคโรนาสายพันธุ์ใหม่เริ่มระบาดในจีนตั้งแต่ต้นเดือน ม.ค. รัฐบาลไต้หวันรีบตอบสนองอย่างเร็ว และตั้งศูนย์รวมสั่งการโรคระบาด (Central Epidemic Command Center หรือ CECC) ในทันที” นพ.จุ้น-ข่าย หวง (Chun-Kai Huang) ผู้อำนวยการฝ่ายควบคุมโรคติดต่อ ประจำโรงพยาบาลอี้ต้า ให้สัมภาษณ์กับ Hfocus
“มาตรการป้องกันโรคที่รัฐบาลใช้ มีทั้งการควบคุมชายแดน สำรองอุปกรณ์ป้องกัน รวมทั้งมีโครงสร้างระบบสั่งการ(ผ่าน CECC)ที่ชัดเจน สร้างความโปร่งใสของข้อมูลจากภาครัฐ ใช้เทคโนโลยีในการตามเคสต้องสงสัยติดเชื้อ ส่งเสริมการทำงานร่วมกันข้ามหน่วยงาน และให้ความรู้ด้านการดูแลสุขภาพกับประชาชน โรงพยาบาลอี้ต้าปฏิบัติงานตามข้อแนะนำของ CECC อย่างเข้มงวด”
นพ.หวง เล่าว่ารัฐบาลและ CECC ยังแลกเปลี่ยนข้อมูลกับเจ้าหน้าที่ในโรงพยาบาลอย่างสม่ำเสมอ โดยพูดคุยผ่านซอฟแวร์การสื่อสารหรือประชุมผ่านวีดีโอคอนเฟอเรนท์ โดยสามารถอัพเดตสถานการณ์ได้ “ทุกเวลา” ในระหว่างวัน
นอกจากนี้ ยังมีการตั้งกรุ๊ป Line เป็นจุดรวมการสื่อสารระหว่างแพทย์จากโรงพยาบาลต่างๆ ผู้เชี่ยวชาญสาธารณสุข และที่ปรึกษาจากหน่วยงานรัฐบาล ซึ่งร่วมแลกเปลี่ยนข้อมูลการพบผู้ติดเชื้อและยุทธศาสตร์ป้องกันโรคของโรงพยาบาลแต่ละแห่ง
“การป้องกันโรคโคโรนาไม่ได้เป็นการต่อสู้ของโรงพยาบาลเดียว แต่ทุกโรงพยาบาลในไต้หวันต้องทำงานร่วมกันเพื่อหยุดการระบาดของโรค” นพ. หวง ให้ความเห็น
โรงพยาบาลอี้ต้าเป็นโรงพยาบาลขนาดใหญ่ที่มีศักยภาพสูง อยู่ภายใต้กลุ่มบริษัท E-da Healthcare Group ซึ่งบริการโรงพยาบาล 3 แห่ง มีเตียงรวมมากกว่า 1,900 เตียง ห้องความดันลบลบ 40 ห้องทั้งยังมีแพทย์ 400 คน และพยาบาล 2,000 คน ทำให้โรงพยาบาลอี้ต้าอยู่ “แนวหน้า” ของเมืองเกาสงในการรบกับเชื้อโควิด-19
ที่ผ่านมา ทางโรงพยาบาลดำเนินการค้นหาผู้ติดเชื้อโควิด-19 ด้วยการตรวจเชื้อในห้องแล็บของตนเอง ซึ่งตรวจไปแล้วมากกว่า 1,000 รายตั้งแต่โรคโควิด-19 เริ่มระบาด โดยห้องแล็บตรวจเชื้อเป็นหนึ่งในทรัพยากรที่โรงพยาบาลหลักๆในไต้หวันต้องมี เพื่อรับมือกับโรคระบาดที่อาจเกิดขึ้นได้
“โรงพยาบาลของเราค้นหาผู้ป่วยตามมาตรฐานที่วางไว้โดย CECC ในตอนแรกเริ่มของการระบาด เราเน้นกลุ่มประชากรที่มีประวัติเดินทางไปจีนแผ่นดินใหญ่ หากพบว่ามีอาการปอดบวม ต้องรีบเข้ารับการตรวจเชื้อ” นพ. หวง กล่าว
“ต่อมาเมื่อเชื้อระบาดมากขึ้น เรามีการวิเคราะห์อาการแม่ยำขึ้น เงื่อนไขของการตรวจเชื้อก็ขยายออกไป ครอบคลุมประวัติการเดินทางในประเทศเสี่ยง มีอาการไข้ ไม่สามารถรับกลิ่นและรส มีอาการโรคทางเดินหายใจ ต่อมา รัฐบาลไต้หวันเพิ่มเงื่อนไขตรวจคนที่มีอาการหวัดด้วย ทำให้เราสามารถเจอผู้ติดเชื้อได้เร็ว ก่อนที่โรคจะติดต่อสู่ชุมชน”
ในแง่การจัดการกับความหวาดกลัว โรงพยาบาลไม่เปิดเผยข้อมูลเกี่ยวกับคนไข้ รวมทั้งข้อมูลการตรวจพบผู้ติดเชื้อโควิด-19 ในโรงพยาบาล เพราะจะนำไปสู่ความตระหนกในหมู่สาธารณะ และอาจนำไปสู่การแพร่กระจายของข่าวลวง การให้ข้อมูลสถานการณ์การระบาดจะให้รัฐบาลเป็นผู้แถลงเท่านั้น
นอกจากนี้ รัฐบาลยังให้ความรู้เรื่องการป้องกันโรคผ่านช่องทางต่างๆ เช่น สื่อออนไลน์และโทรทัศน์ในช่วงเวลาไพร์มไทม์ ทำให้สาธารณะตระหนัก แต่ไม่ตระหนก และให้ความร่วมมือในการทำมาตรการของรัฐบาล
Big Data บวก ICT กลไกสำคัญในการค้นหาผู้ติดเชื้อ
ระบบสาธารณสุขไต้หวันมีบริบทสำคัญที่เอื้อต่อการรับมือโรคระบาดอย่างมีประสิทธิภาพ นั่นคือ การมี “ระบบสุขภาพกองทุนเดียว” ภายใต้ “โครงการประกันสุขภาพแห่งชาติ (National Health Insurance)” หรือ NHI ให้สิทธิการรักษาพยาบาลกับประชากรมากกว่าร้อยละ 99.9 ของไต้หวัน โดยรัฐบาลเป็นผู้ออกค่ารักษาให้เป็นหลัก
โรงพยาบาลเอกชนส่วนมากเข้าร่วมโครงการ NHI และเป็นผู้ให้บริการหลักในระบบ คิดเป็นร้อยละ 70 ของโรงพยาบาลทั้งหมด ทำให้ระบบสาธารณสุขของไต้หวันมีการแข่งขันสูง โรงพยาบาลต้องหมั่นพัฒนาศักยภาพและเทคโนโลยีด้านการแพทย์ รวมทั้งปรับปรุงโครงสร้างพื้นฐานเพื่อดึงดูดผู้ป่วยอยู่เสมอ
ข้อได้เปรียบของระบบสุขภาพกองทุนเดียว คือ ข้อมูลด้านสุขภาพของประชากรทั้งหมดจะรวมอยู่ใน Big Data ถังเดียว และสามารถเชื่อมต่อกับข้อมูลจากหน่วยงานอื่นๆ เช่น สำนักงานตรวจคนเข้าเมือง (National Immigration Agency) ทำให้เจ้าหน้าที่ในโรงพยาบาลสามารถเห็นประวัติการเดินทางของผู้ป่วย
นอกจากนี้ ยังมีการเชื่อมต่อข้อมูลประวัติการสัมผัสโรคของผู้ป่วยที่เข้ารับบริการในโรงพยาบาลและคลีนิกทั่วประเทศ โดยกระบวนการปกติ ผู้ที่ต้องการขอรับบริการจากโรงพยาบาล ต้องลงทะเบียนขอเข้าพบแพทย์ในระบบคอมพิวเตอร์ก่อน ทำให้แพทย์เห็นประวัติผู้ป่วยแต่เนิ่นๆก่อนเข้ามารับการตรวจที่โรงพยาบาล
“ด้วยระบบนี้ เราจึงสามารถหาเคสผู้ป่วยเสี่ยงติดเชื้อ และป้องกันการแพร่เชื้อไปยังผู้ป่วยคนอื่น ด้วยการพาผู้ป่วยกลุ่มเสี่ยงเดินในเส้นทางที่เราจัดแยกไว้ เวลาที่เขามาถึงโรงพยาบาล” โป๋-ชาว ชวง (Po-Chao Chuang) ผู้จัดการฝ่ายเทคโนโลยีการสื่อสาร กล่าว
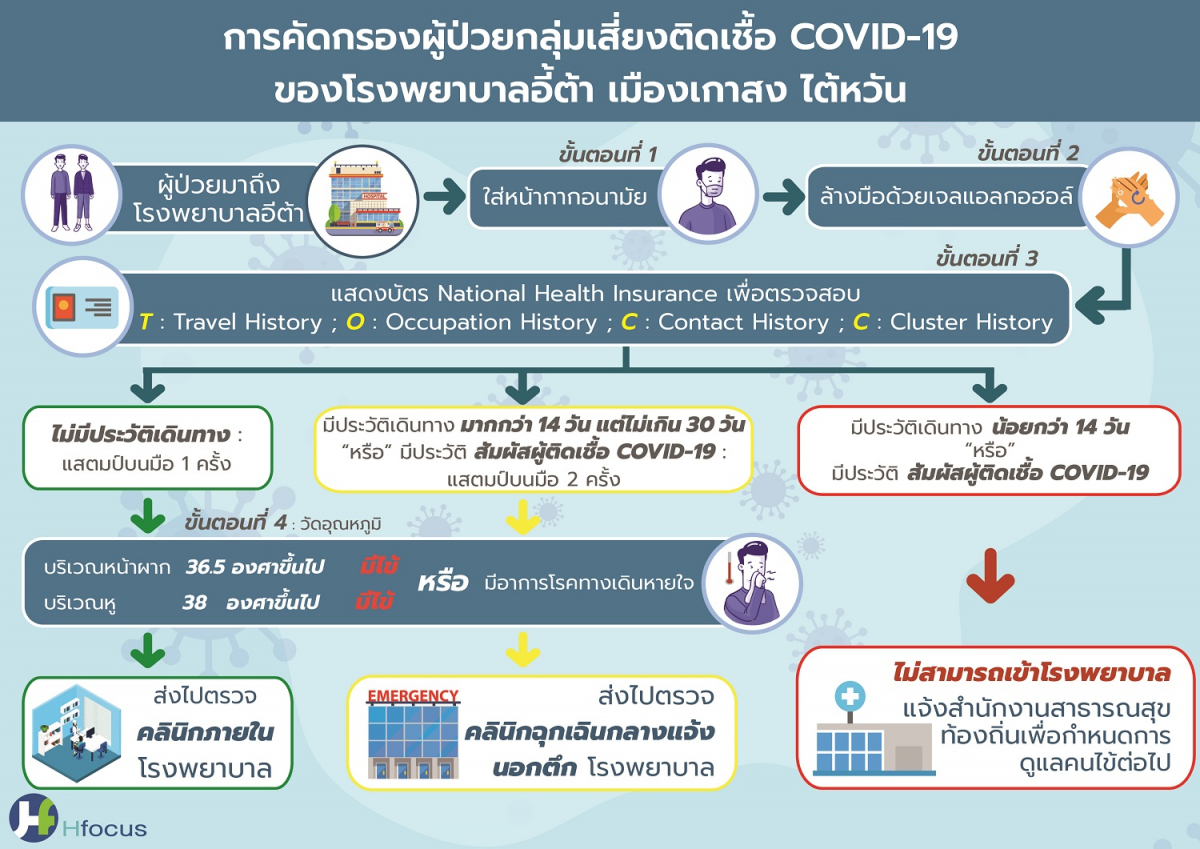
ในส่วนของโรงพยาบาลอี้ต้า ผู้ที่จะเข้ามาใช้บริการในโรงพยาบาลทุกคนต้องผ่านการคัดกรอง 4 ขั้นตอน ได้แก่ 1)ใส่หน้ากากอนามัย 2) ล้างมือด้วยเจลแอลกอฮอล์ 3)แสดงบัตร NHI เพื่อตรวจสอบประวัติการเดินทาง อาชีพ ประวัติความเสี่ยงสัมผัสโรค และกลุ่มคลัสเตอร์ที่เกี่ยวข้อง และ 4) ตรวจวัดอุณหภูมิร่างกาย ผู้ที่มีไข้ต้องมีอุณหภูมิวัดตรงหน้าผากเกิน 36.5 องศาเซลเซียส และตรงหูเกิน 38 องศาเซลเซียส
แบ่งเกณฑ์การคัดแยกผู้ป่วยเป็น 3 เส้นทาง ได้แก่ 1) หากไม่มีประวัติการเดินทาง แต่มีไข้หรืออาการโรคทางเดินหายใจ ให้ส่งไปตรวจในคลีนิกภายในโรงพยาบาล 2) หากมีประวัติการเดินทางมากกว่า 14 วัน แต่ไม่เกิน 30 วัน มีความเสี่ยงสัมผัสโรค และ มีไข้หรืออาการโรคทางเดินหายใจ ให้ส่งไปตรวจที่คลีนิกกลางแจ้งภายนอกโรงพยาบาล
และ 3) หากมีประวัติการเดินทางภายใน 14 วัน และมีความเสี่ยงสัมผัสโรค ไม่สามารถเข้าโรงพยาบาลได้ เจ้าหน้าที่จะแจ้งไปยังหน่วยงานรัฐเพื่อกำหนดการดูแลผู้ป่วยต่อไป
“ในขณะเดียวกัน สำนักงานตำรวจแห่งชาติใช้ระบบติดตามสถานที่จากมือถือ ในการตรวจตราว่าผู้ที่ต้องกักตัว อยู่ในที่กักตัวตลอดหรือไม่ หากออกจากที่กักตัว ระบบจะแจ้งเตือนไปยังหน่วยงานรัฐ นี่เป็นตัวอย่างหนึ่งของการใช้ระบบเทคโนโลยีสื่อสาร ในการป้องกันโรคระบาดและควบคุมสถานการณ์” ชวง กล่าว
ในวันที่ 8 เม.ย.ที่ผ่านมา CECC ประกาศเปิดตัว Line Bot ชื่อว่า “Disease Containment Expert” (ผู้เชี่ยวชาญด้านการยับยั้งโรค) และใช้ระบบ SMS ในการติดตามสื่อสารกับผู้ที่อยู่ในช่วงกักตัว และยังเป็นช่องทางให้ผู้กักตัวรายงานสถานะสุขภาพของตน
สำหรับ Line Bot นั้น พัฒนาโดย CECC ร่วมกับ Line Taiwan และหน่วยพัฒนาเทคโนโลยีการแพทย์ DeepQ ภายใต้บริษัท HTC Corporation นอกจากนี้ CECC ยัง ในการสื่อสารกับผู้กักตัว และให้รายงานสถานะสุขภาพของตนเอง

ความพร้อมบุคลากรทางการแพทย์ “กุญแจ” รับมือโรคระบาด
“บุคลากรทางการแพทย์ไต้หวันยังจำบทเรียนได้แม่น จากกรณีที่เกิดการติดเชื้อในโรงพยาบาลเทศบาลไทเป สาขาเหอผิง (Taipei Municipal Heping Hospital) ตอนที่โรคซาร์ระบาดในปี 2003” นพ. จุ้น-ข่าย หวง เล่า
“ดังนั้น การป้องกันการติดเชื้อที่เริ่มจากโรงพยาบาลจึงเป็นกุญแจสำคัญ ที่จะทำให้เรามั่นใจต่อความปลอดภัยของบุคลากรทางการแพทย์ในระหว่างการปฏิบัติหน้าที่ และรักษาขีดความสามารถของโรงพยาบาลในการให้บริการในยามวิกฤติ”
โรคซาร์สระบาด เป็นบทเรียนสำคัญที่ทำให้ระบบสาธารณสุขในไต้หวันปรับเปลี่ยนครั้งใหญ่ เพราะการระบาดเริ่มปะทุจากในโรงพยาบาลเทศบาลไทเป สาขาเหอผิง ทำให้โรงพยาบาลแห่งนี้กลายเป็นคลัสเตอร์ของผู้ติดเชื้อรวม 150 ราย มีผู้เสียชีวิต 35 คน
ในนั้นเป็นบุคลากรทางการแพทย์ 7 คน ทำให้ต้องปิดโรงพยาบาลในทันที เนื่องจากไม่ได้วางมาตรการป้องกันโรคติดต่อมาก่อน
หลังจากเหตุการณ์ รัฐบาลไต้หวันสั่งแก้กฎหมายป้องกันโรคติดต่อ (Infectious Disease Prevention Law) กำหนดให้ทุกโรงพยาบาลต้องส่งแผนรับมือโรคติดต่อทุกปี ฝึกอบรมบุคลากรทางการแพทย์ด้วยการจำลองเหตุการณ์โรคระบาด ทุกโรงพยาบาลหลักต้องทำแผนจัดโซนนิ่งดูแลผู้ป่วยติดเชื้อ และแผนอพยพบุคลากรทางการแพทย์หากเกิดภาวะฉุกเฉิน
รวมทั้งทำ Infection control audits คือการทำ “เช็คลิสต์” ความพร้อมรับมือโรคติดต่อระบาด อันประกอบด้วยนโยบายของโรงพยาบาล การฝึกอบรมบุคลากรทางการแพทย์ ความพร้อมของอุปกรณ์ป้องกัน (Personal Protection Equipment) และอุปกรณ์การแพทย์ เป็นต้น
บุคลากรทางการแพทย์ทุกคนต้องผ่านการอบรมใช้อุปกรณ์ป้องกัน และเรียนรู้องค์ความรู้ใหม่ๆที่เกี่ยวกับอุปกรณ์ โดยบุคลากรใหม่ที่เข้ามาทำงานในโรงพยาบาลต้องผ่านการฝึกอบรม “ทุกคน” และทุกโรงพยาบาลต้องมีอุปกรณ์ป้องกันการระบาดเพียงพอสำหรับการปฏิบัติงานอย่างน้อย 1 เดือน
ทั้งหมดนี้ กลายเป็นตัวชี้วัดที่ใช้ประเมินมาตรฐานเพื่อการรับรองคุณภาพของโรงพยาบาลในแต่ละปี
นอกจากนี้ โรงพยาบาลยังรวมตัวกันตั้งเครือข่ายการแพทย์ป้องกันโรคติดต่อ (Infectious Disease Prevention Medical Network) ซึ่งมีสมาชิกจากโรงพยาบาลหลัก 1-2 แห่งจากทุกเมือง เพื่อแลกเปลี่ยนข้อมูลและความรู้ด้านการรับมือโรคระบาด
“ความพร้อมของโรงพยาบาลทำให้รัฐบาลสามารถตอบสนองต่อโรคระบาดได้เร็ว และทำให้โรงพยาบาลสามารถสู้กับโรคระบาดได้ทันที อย่างรวดเร็ว” นพ. เชิ่ง-เฟิง เจี้ยน (Seng-Feng Jeng) รองผู้อำนวยการโรงพยาบาลอี้ต้า กล่าว
“แม้เราจะเป็นโรงพยาบาลเอกชน เราก็เป็นเหมือนโรงพยาบาลสาธารณะ เราให้การบริการแก่ประชาชนในโครงการประกันสุขภาพแห่งชาติ และพร้อมทำงานร่วมกับรัฐบาลไต้หวัน”
ผู้เขียน ปริตตา หวังเกียรติ
- 513 views








