จุฬาฯ เผย ความคืบหน้าผลวิจัย “วัคซีนรักษามะเร็งเฉพาะบุคคล” ย้ำ ใช้รักษาไม่ใช่ป้องกัน ด้านอาสาสมัครป่วยมะเร็งไตและมะเร็งเม็ดสี พบ ภูมิขึ้น ผลข้างเคียงน้อย มีความปลอดภัย คาดหวัง ปี 68 นำไปใช้ได้จริงในเชิงสาธารณะ
เมื่อวันที่ 10 ก.พ. 2565 จุฬาลงกรณ์มหาวิทยาลัย และเครือข่าย จัดงานเสวนาวิชาการ Chula the Impact ครั้งที่ 7 เพื่อแถลงข่าวผลความคืบหน้าล่าสุดของ “นวัตกรรม วัคซีนรักษามะเร็งเฉพาะรายบุคคล”
รศ.ดร.นพ.วิโรจน์ ศรีอุฬารพงศ์ หัวหน้าศูนย์ความเป็นเลิศทางการแพทย์โรคมะเร็งครบวงจร รพ.จุฬาลงกรณ์ สภากาชาดไทย ให้ข้อมูลว่า วิธีการรักษาโรคมะเร็งนั้น จำเป็นที่จะต้องกำจัดเซลล์ผิดปกติที่เป็นส่วนหนึ่งของร่างกายออกไป ซึ่งทำได้ค่อนข้างยาก ในปัจจุบันแนวทางการรักษามะเร็ง มีอยู่ 3 วิธีเป็นหลัก คือ การผ่าตัด การฉายรังสี และการรักษาด้วยยา และแนวทางการรักษาในยุคปัจจุบันและอนาคตคือ มุ่งเน้นการรักษาที่แม่นยำและเฉพาะบุคคลมากขึ้น เพื่อให้ผู้ป่วยลดการเกิดผลข้างเคียงหรือทุกข์ทรมาณจากภาวะแทรกซ้อน
สำหรับวิธีการใช้ยารักษามีอยู่ 3 แนวทางหลัก คือ
- ยาเคมีบำบัด เป็นการรักษาที่มีประสิทธิภาพปานกลาง อาจมีผลข้างเคียงที่มากได้ ส่วนค่าใช้จ่ายไม่สูงและครอบคลุมด้วยสิทธิ์ สปสช.
- ยามุ่งเป้า เป็นการให้ยารักษาที่จำเพาะต่อการกลายพันธุ์ของมะเร็ง มีประสิทธิภาพจำเพาะเฉพาะในรายที่มีการกลายพันธุ์ตรงกับตัวยา อาการข้างเคียงมักจะไม่รุนแรงเมื่อเทียบกับยาเคมีบำบัด ส่วนค่าใช้จ่ายสูงกว่ายาเคมีบำบัดและไม่ครอบคลุมด้วยสิทธิ์ สปสช. เป็นส่วนมาก
- ภูมิคุ้มกันบำบัด ปัจจุบันมีทั้งการรักษาแบบการให้ยาแอนติบอดี และการใช้เซลล์บำบัด ซึ่งทั้งสองแนวทางนี้ได้รับการอนุมัติให้ใช้รักษาโดยทั่วไปแล้ว มีประสิทธิภาพดี ไม่จำเพาะกับชนิดมะเร็ง และส่วนใหญ่ผลข้างเคียงน้อย แต่อาจมีผลข้างเคียงส่วนน้อยที่เกิดรุนแรงได้บางครั้ง ค่าใช้จ่ายสูงกว่ายามุ่งเป้าและไม่ครอบคลุมด้วยสิทธิ์ สปสช.
“โดยในการวิจัยและพัฒนาการรักษาโรคมะเร็งด้วยภูมิคุ้มกันบำบัด มุ่งเน้นพัฒนาการรักษาใน 3 วิธีคือ เซลล์บำบัดมะเร็ง (CAR T-cells และ NK cells) วัคซีนรักษามะเร็งเฉพาะบุคคล (therapeutic cancer neoantigen vaccine) และยาแอนติบอดีต้านมะเร็ง (ยาภูมิต้านมะเร็ง, immune checkpoint inhibitor)
ซึ่งภูมิคุ้มกันบำบัดทั้ง 3 วิธีนี้มีจุดเด่นที่แตกต่างกัน และสามารถใช้รักษาร่วมกัน และใช้ร่วมกับการรักษามะเร็งด้วยวิธีการอื่นๆ ได้ เพื่อเพิ่มประสิทธิภาพในการรักษา เบื้องต้นในการศึกษาวิจัยวัคซีนมะเร็งเฉพาะบุคคลในมะเร็งไต และมะเร็งผิวหนังชนิดเมลาโนมา (melanoma)หรือมะเร็งเม็ดสี” หัวหน้าศูนย์ฯ กล่าว
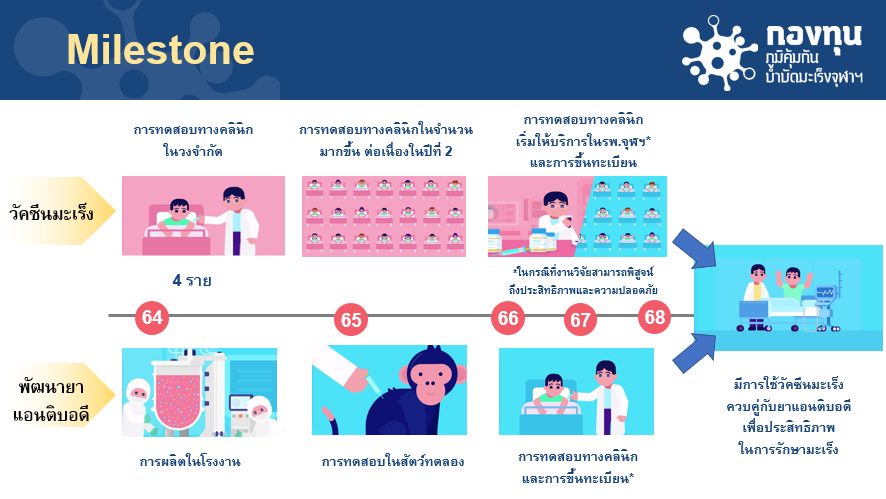
นพ.ไตรรักษ์ พิสิษฐ์กุล หัวหน้าศูนย์ความเป็นเลิศด้านชีววิทยาเชิงระบบ คณะแพทยศาสตร์ จุฬาฯ กล่าวถึงความก้าวหน้าของการรักษาด้วยวัคซีนรักษามะเร็งเฉพาะบุคคล (หนึ่งในวิธีการรักษาด้วยภูมิคุ้มกันบำบัด) ว่า ทีมวิจัยได้พัฒนาวัคซีนรักษามะเร็งเฉพาะบุคคล มาตั้งแต่ปี 2560 จนถึงขั้นตอนทดสอบทางคลินิกระยะที่ 1 ให้กับอาสาสมัครตั้งแต่เดือนมกราคม 2564 โดยใช้ข้อมูลการกลายพันธุ์ที่ตรวจพบในผู้ป่วยรายนั้น เพื่อกระตุ้นให้เกิดการสร้างภูมิคุ้มกันที่จำเพาะต่อการกลายพันธุ์ของมะเร็ง เนื่องจากมะเร็งของผู้ป่วยแต่ละคนมีการกลายพันธุ์ส่วนใหญ่ที่ต่างกันมากกว่า 1,000 แบบ ดังนั้นการผลิตวัคซีนจึงต้องทำทีละ 1 ราย เพื่อสร้างให้เกิดการกระตุ้นภูมิคุ้มกันที่จำเพาะและมีประสิทธิภาพไว้ต่อสู้กับโรคมะเร็ง
ส่วนการผลิตและให้วัคซีนรักษามะเร็งเฉพาะบุคคล มีอยู่ 6 ขั้นตอน คือ
- เก็บตัวอย่างชิ้นเนื้อมะเร็ง จากผู้ป่วยมาถอดรหัสพันธุกรรม โดยใช้เวลาประมาณ 2 เดือน
- ตรวจหาการกลายพันธุ์และนีโอแอนติเจน เป็นการตรวจหาการกลายพันธุ์ที่พบในชิ้นเนื้อมะเร็งเท่านั้น ซึ่งไม่พบในเซลล์ปกติของร่างกาย
- ผลิตวัคซีนเฉพาะบุคคลตามการกลายพันธุ์ของมะเร็ง เป็นการนำข้อมูลการกลายพันธุ์มาผลิตเป็นชิ้นส่วนของโปรตีนของมะเร็งที่กลายพันธุ์ขนาดเล็ก ที่มีเพียงข้อมูลการกลายพันธุ์แต่ไม่สามารถก่อโรคได้ โดยไม่มีการฉีดเซลล์มะเร็งเข้าในร่างกายแต่อย่างใด
- ตรวจสอบคุณภาพวัคซีน
- ฉีดวัคซีนและติดตามผล
- เสริมด้วยยาแอนติบอดี
ทำให้ผู้ป่วยไม่ต้องนอนโรงพยาบาล แต่จะต้องมารับวัคซีนจำนวน 7 ครั้ง แบ่งมารับ 5 ครั้งแรกภายใน 1 เดือน และเว้นระยะในการฉีดอีก 2 เข็มเพื่อเป็นกระตุ้นภูมิในอีก 1-2 เดือนต่อไป หลังฉีดวัคซีน เม็ดเลือดขาวชนิด antigen presenting cells จะกินชิ้นส่วนโปรตีนกลายพันธุ์ที่ผลิตไว้ และกระตุ้นเม็ดเลือดขาวชนิดทีเซลล์ให้รู้จักการกลายพันธุ์ของมะเร็งมากขึ้นอย่างจำเพาะ
ด้านความปลอดภัย
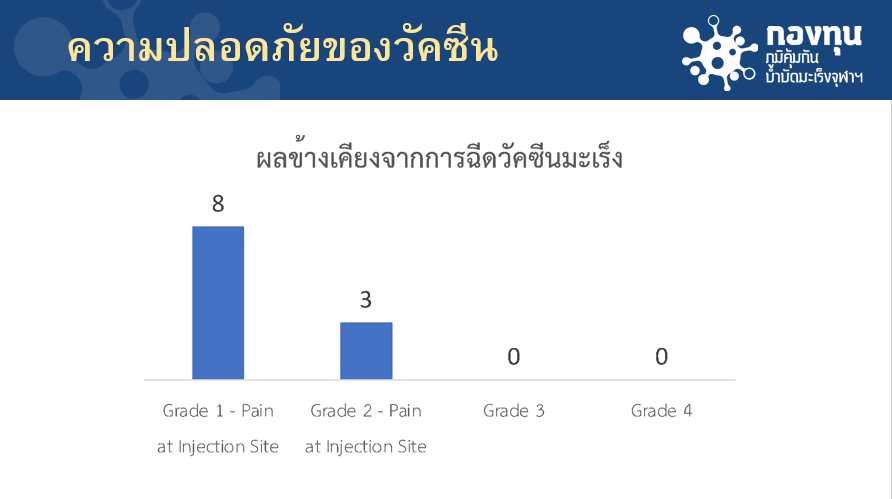
นพ.ไตรรักษ์ ให้ข้อมูลว่า ผลการทดสอบในระยะเวลา 1 ปีที่ผ่านมา การใช้วัคซีนรักษามะเร็งเฉพาะบุคคลกับอาสาสมัคร 4 ราย ซึ่งเป็นการทดสอบระยะที่ 4(ระยะรุกราม) แบ่งเป็น ผู้ป่วยมะเร็งเม็ดสี 3 ราย และมะเร็งไต 1 ราย พบว่ามีผลข้างเคียงน้อย คือ มีอาการปวดตรงจุดที่ฉีดวัคซีน โดยทั่วไปจะไม่นาน ไม่ต้องกินยาระงับปวด ซึ่งให้เป็นระดับที่ 1 (Grade 1) ไม่พบผลข้างเคียงรุนแรง
ส่วนระดับที่ 2 (Grade 2) ที่ต้องกินยาเพื่อช่วยระงับความเจ็บปวด พบว่ามีน้อยมาก ด้านผลข้างเคียงระดับที่ 3 คือ ต้องใช้ยาเฉพาะเพื่อควบคุมความเจ็บปวดและระดับ 4 คือ ผู้ป่วยต้องนอนโรงพยาบาลเพื่อสังเกตุอาการและใช้ยาบำบัดความเจ็บปวดนั่น คือ ไม่มี
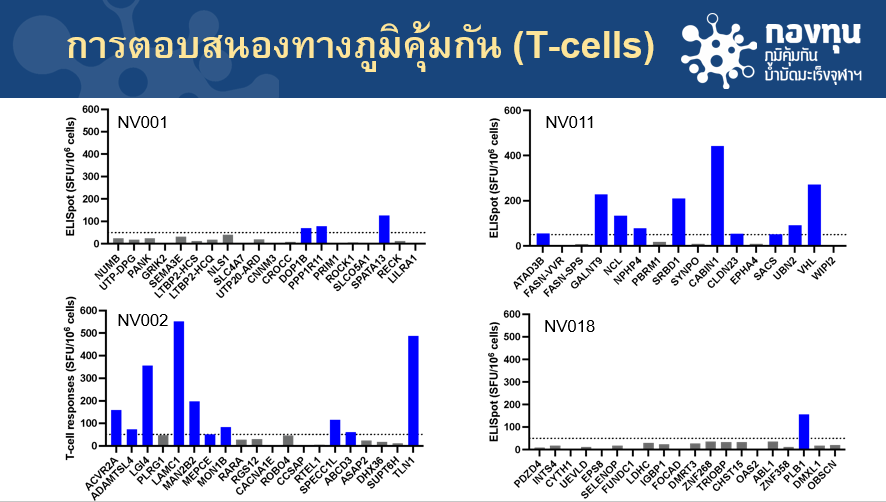
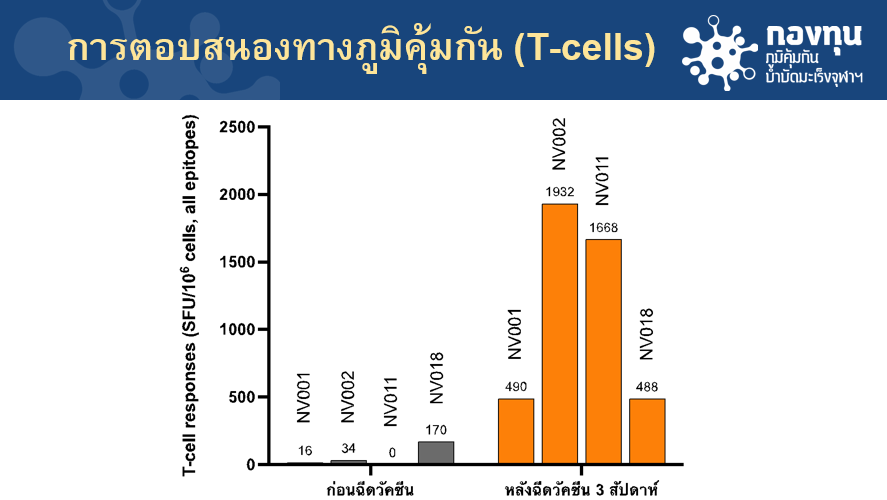
และหลังจากการฉีดวัคซีน 3 สัปดาห์ พบว่าหลังจากฉีดไป 3 สัปดาห์สามารถกระตุ้นภูมิคุ้มกันในผู้ป่วยทั้ง 4 รายดีขึ้นอย่างชัดเจน และเป็นการตอบสนองทางภูมิคุ้มกันที่มีความจำเพาะต่อชิ้นส่วนการกลายพันธุ์ของผู้ป่วยมะเร็งรายนั้น ๆ
นพ.ไตรรักษ์ ย้ำว่า “วัคซีนนี้เป็นการรักษามะเร็ง ไม่ใช่วัคซีนป้องกันมะเร็ง และในต่างประเทศ เช่น มหาวิทยาลัยฮาร์วาร์ด ก็มีการศึกษาเช่นกัน และพบว่าการใช้วัคซีนรักษามะเร็งเฉพาะบุคคลร่วมกับการให้ยาแอนติบอดีที่ช่วยเสริมการทำงานของภูมิคุ้มกันสามารถเพิ่มประสิทธิภาพการรักษาให้สูงขึ้นได้ นับว่าการแพทย์ของไทยนับว่าก้าวทันต่างประเทศ”
ด้านการตอบสนองทางภูมิคุ้มกัน (T-cell)
สำหรับการติดตามภูมิคุ้มกันของวัคซีนรักษามะเร็งเฉพาะบุคคล คือ ติดตามจากทีเซลล์ หรือ เซลล์เม็ดเลือดขาว ซึ่งเป็นตัวหลักในการฆ่าเซลล์มะเร็ง
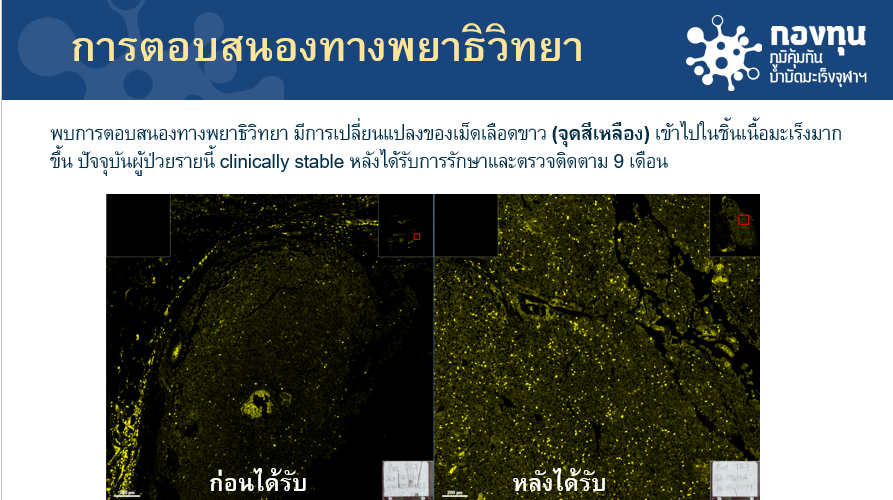
นพ.ไตรรักษ์ ให้ข้อมูลว่า เมื่อประเมินการกระจายตัวของเม็ดเลือดขาวชนิดทีเซลล์ในชิ้นเนื้อมะเร็ง (T-cell tumor infiltration) พบถึงการเปลี่ยนแปลงที่ชัดเจน ซึ่งก่อนฉีดวัคซีน ตรวจพบเซลล์เม็ดเลือดขาว อยู่บริเวณรอบนอกก้อนมะเร็งเป็นหลัก และหลังได้รับวัคซีน พบว่าเม็ดเลือดขาวมีการเปลี่ยนแปลง ตอบสนองในทางบวก มีการกระจายตัวเข้าไปในชิ้นเนื้อมะเร็งมากขึ้น โดยปัจจุบันผู้ป่วยรายนี้อาการคงที่หลังได้รับการรักษาด้วยวัคซีนมะเร็ง และตรวจติดตามเป็นเวลา 9 เดือน
ผลตอบรับจากอาสาสมัคร
หนึ่งในผู้ป่วยโรคมะเร็งที่เข้าร่วมโครงการวิจัย เล่าประสบการณ์ว่า ตรวจพบเซลล์มะเร็งที่ไต เมื่อปี 2561 ในช่วงแรกทำการรักษา โดยตัดก้อนเนื้อมะเร็ง หลังจากติดตามอาการมาเรื่อย ๆ พบว่า มีการรุกรามไปที่ต่อมหมวกไตด้านขวาบางส่วน และได้เข้ารับการรักษาด้วยการฉายแสงหรือเคมีบำบัด หลังจากนั้นก็มีก้อนเนื้อขึ้นที่ผิวหนัง เมื่อส่งก้อนเนื้อไปตรวจสอบอีกครั้ง พบว่า เป็นมะเร็งซ้ำครั้งที่ 2
ต่อมาได้เข้าร่วมโครงการวิจัยภูมิคุ้มกันบำบัดมะเร็งด้วยวัคซีนเฉพาะบุคคล ผู้ป่วยรายนี้ได้รับวัคซีน 7 ครั้ง หลังฉีดไม่พบอาการข้างเคียง ปกติดีทุกอย่าง และให้มุมมองที่มีต่อวิธีการรักษานี้ว่า เป็นทางเลือกในการรักษาที่ดีอีกแบบหนึ่ง อาจจะดีกว่าวิธีการรักษาแบบเก่า ๆ ก็ได้
เป้าหมาย
นพ.ไตรรักษ์ กล่าวว่า หากมีการพิสูจน์ประสิทธิภาพของวัคซีนได้ ซึ่งอาจจะเร็วหรือภายใน 4 ปีข้างหน้า ทีมวิจัยจะเดินหน้าเข้าสู่การทดสอบทางคลินิกระยะถัดไป โดยเริ่มเปิดให้บริการในรพ.จุฬาลงกรณ์ สภากาชาดไทย เมื่องานวิจัยสามารถพิสูจน์ถึงประสิทธิภาพและความปลอดภัยสามารถใช้งานจริงในผู้ป่วยจำนวนมาก จะดำเนินการขึ้นทะเบียน
และในขณะเดียวกัน ศูนย์ความเป็นเลิศด้านภูมิคุ้มกันบำบัดมะเร็ง จะทำการวิจัยและพัฒนายาแอนติบอดีรักษามะเร็ง หรือยาภูมิต้านมะเร็งคู่ขนานด้วย ซึ่งปัจจุบันอยู่ในขั้นตอนการผลิตในโรงงานและจะเริ่มการทดสอบในสัตว์ทดสองภายในปีนี้ (จะมีการแถลงข่าวในภายหลัง)
รวมไปถึงการเริ่มทดสอบทางคลินิกในผู้ป่วยมะเร็งในปี 2566 ซึ่งหากการพัฒนาวัคซีนรักษามะเร็งเฉพาะบุคคล และยาแอนติบอดีประสบผลสำเร็จ จะสามารถใช้การรักษาทั้ง 2 วิธีควบคู่กัน เพื่อเพิ่มประสิทธิภาพในการรักษามะเร็งให้ดีขึ้น และราคาที่จะช่วยให้ผู้ป่วยเข้าถึงการรักษาได้มากที่สุด
รศ.ดร.นพ.วิโรจน์ เสริมว่า เพื่อไม่ให้เกิดความเข้าใจผิดว่า ทุกคนจำเป็นที่ต้องใช้วิธีการรักษาด้วยภูมิคุ้มกันบำบัด แต่ในความเป็นจริงแล้ว ปัจจุบันยังมีการใช้วิธีการรักษาแบบเคมีบำบัดหรือยามุ่งเป้าอยู่ และก็ได้ผลดีในผู้ป่วยหลาย ๆ คน ดังนั้นอยากจะขอให้ผู้ป่วยอย่าเพิ่งปฏิเสธวิธีการรักษาเหล่านี้
นอกจากนี้ทาง รพ.จุฬาฯ สภากาชาดไทย ได้ดำเนินการสร้างห้องปลอดเชื้อพิเศษทั้งเพื่อการผลิตเซลล์ และวัคซีนรักษามะเร็งเฉพาะบุคคลเพิ่มเติม ในอาคารบูรณาการวิจัยใหม่ร่วมกับอาคารรักษาพยาบาลที่เน้นการดูแลผู้ป่วยโรคมะเร็งอย่างครบวงจร รวมกันเป็นศูนย์บูรณาการวิจัยและรักษาโรคมะเร็งของโรงพยาบาลจุฬาลงกรณ์ สภากาชาดไทย ซึ่งคาดว่าจะสร้างแล้วเสร็จในเดือนกุมภาพันธ์ 2567
- 1467 views










